糖尿病治疗药物的百年历史简直是一部大戏

有一种疾病,很“甜蜜”,带来的却是一辈子的痛。
它会引起心脑血管病变、神经病变、足病、肾病、眼病等多种并发症,危及生命,如果是孕妇和儿童患者,还会严重影响儿童的生长发育。
历史上对于这种疾病的文字记载,可以追溯到公元前1500年。古代人发现患者的尿是甜的,招来苍蝇蚂蚁,称之为“尿甜”病。
这就是我们现在所说的 “糖尿病”。
•糖尿病是人类面临的一大威胁
全球11个成年人中有1个患有糖尿病!
国际糖尿病联合会(IDF)2015年报告显示,全球约4.15亿成年人患有糖尿病,另有3.18亿成年人属于高危人群。令人担忧的是,中国糖尿病患者人数达到1.1亿,位居全球第一。糖尿病显然是21世纪全球也是中国面临的最严重、最危急的健康问题之一。

图1.成人糖尿病患者数量在前10位的国家/地区(数据源于IDF网站)
一百年前,糖尿病还是一种绝症,跟现在的肿瘤一样可怕,人们对它束手无策,只能用残忍又无用的饥饿疗法。一百年来,科学家们发现和发明了一系列治疗糖尿病的药物,我们已不再谈“糖”色变。那么,糖尿病药物有哪些?它们是如何发挥作用的?它们能治愈糖尿病吗?
•治疗糖尿病的关键——降血糖
孙子曰:知彼知己,百战不殆。我们先看看糖尿病是如何发生的?
葡萄糖是人体必需的营养物质,正常情况下人体会将所不需要的多余的糖转化成糖原分子储存在骨骼肌、肝脏里,或转化为脂肪贮存起来,需要时再释放出来。当这一套人体中自带的葡萄糖稳定系统出了故障就会引发糖尿病。
糖尿病的诊断标准是空腹和餐后血糖(血液中的葡萄糖)含量超出正常范围(空腹血糖≥7.0mmol/L,或餐后2小时血糖≥11.1mmol/L)。
血液中葡萄糖的转化靠2个重要分子来调节:胰岛素和胰高血糖素。血糖太高时,胰腺中的β细胞分泌胰岛素,降低血糖浓度;血糖太低时,胰腺中的α细胞分泌胰高血糖素,增加血糖浓度。

图2.胰岛素、胰高血糖素的分泌和作用机制(图片源于IDF网站)
对抗糖尿病的关键就是降低血糖!
糖尿病的克星们
A.胰岛素——获得诺贝尔奖的伟大发现
一百多年前,胰岛素的发现给糖尿病人带来福音。1889年,两位俄国科学家用切除了胰腺的小狗做实验, 实验狗招苍蝇被宿管阿姨投诉了,由此他们意外发现了胰腺和糖尿病之间的关系。
1901年,美国医生区分了分泌胰岛素的是胰腺中的胰岛部分。
1921年,加拿大班廷医生和他的助手贝斯特用近100条狗和一个暑假,经历无数次失败的实验,终于发现并提取出有活性的胰岛素。在麦克莱德教授等科学家的合作攻关下,1922年,胰岛素首次应用于糖尿病患者的治疗取得成功;1923年,礼来公司的胰岛素(商品名:Insulin)上市;同年,诺贝尔医学和生理学奖授予胰岛素的发现者班廷和麦克莱德等人。为了纪念班廷的贡献,世界卫生组织和国际糖尿病联盟在1991年将班廷的生日11月14日定为世界糖尿病日。

图3.1923年诺贝尔生理学或医学奖获得者班廷医生登上时代杂志封面(图片源于百度百科)
之后,胰岛素药物经历了不断改进,提高了安全性和使用便利性。1978年,世界上第一个重组DNA技术药物——人源胰岛素诞生。医药公司又开发出作用时间长达12-24小时的长效胰岛素,以及智能给药的胰岛素泵。代表药物有:甘精胰岛素、地特胰岛素等。

图4.人胰岛素结构图(图片源于百度图片)
1965年,我国科学家用单个氨基酸为原料,在世界上首次实现了全合成含51个氨基酸的人工结晶牛胰岛素,并证明了人工合成牛胰岛素与天然的完全等效,被世界所瞩目。

图5.纪念人工全合成结晶牛胰岛素五十周年邮票(图片源于2015年中国邮政发型的邮票)
但是,科学家后来发现,胰岛素治疗糖尿病不是万能的!
它只对胰岛素不能正常分泌的1型糖尿病很有效,而1型糖尿病只占糖尿病患者总数的约10%,多见于儿童和青少年。
约90%的糖尿病患者受到2型糖尿病的困扰,多见于成年人或老年人。患者还在正常分泌胰岛素,但负责接收和释放葡萄糖的外周组织,肌肉、脂肪和肝脏细胞却出问题了,失去了对胰岛素的响应。
2型糖尿病多数患者在饮食控制及口服降糖药治疗后可稳定控制血糖,少数病史较长的患者需要用外源性胰岛素控制血糖。现代人超重和肥胖、缺乏运动、高血压和高血脂都是造成2型糖尿病发病高的原因。
于是,各类对抗2型糖尿病的明星药物一代又一代先后登场,而且功能各异,但目标都是降血糖。
B.二甲双胍——有毒牧草引发的伟大发明
二甲双胍诞生于1929年,与胰岛素的发现几乎是同时代的,命运却完全不同。
二甲双胍源于山羊豆,山羊豆早期被当成牧草种植,后发现会引起山羊的低血糖。科学家发现从中提取出的山羊豆碱有降糖作用,化学家进行了化合物的结构改造,合成了一系列胍类衍生物,包括“二甲双胍”这个小弟弟。

图6.山羊豆(Galegaofficinalis)(图片源于百度图片)
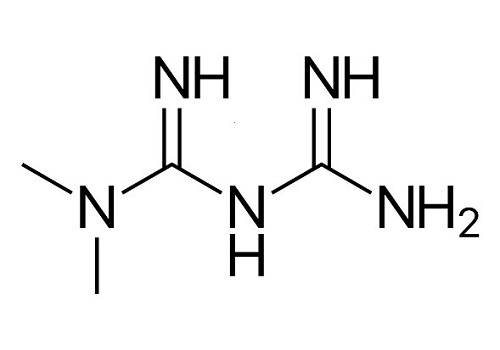
图7.二甲双胍化学结构图
二甲双胍通过作用于肝脏、肌肉和脂肪,能显著减少肝脏生产葡萄糖,同时提高外周组织对胰岛素的敏感性,发挥降糖作用。
1957年,二甲双胍首次在临床上使用,70年代首先在法国上市,但当时完全被胰岛素的光芒吞没了,而且还受到同类产品苯乙双胍退市的不利影响,长期处于被冷落和误解的状态,直到1995年才在美国得到了上市许可。
后来,二甲双胍却实现了“药生”的逆袭:二甲双胍在一项长达30年(1977开始)的糖尿病临床研究中被首次证实在降低血糖的同时还具有心血管保护作用,又因其价格低廉,具有良好的成本-效益比,反而历久弥新,散发出耀眼的光彩,成为治疗II型糖尿病的一线首选用药,荣登老大哥宝座。
同阿司匹林的老树开新芽一样,二甲双胍被逐渐发现很多新的功效,包括预防癌症、衰老和老年痴呆等作用,但还有待进一步临床确证。中重度慢性肾脏病患者易发生二甲双胍在体内蓄积,有可能会引起乳酸性酸中毒,应避免使用二甲双胍。
C.2型糖尿病治疗药物的“兄弟连”
大哥“二甲双胍”诞生之后,增加胰岛素敏感性的兄弟们一个接一个“诞生”,也诞生了不通过胰岛素途径直接降低血糖的“堂兄弟们”。它们各自有擅长的“武功”,可以针对不同类型的患者发挥作用。

图8.现有2型糖尿病治疗药物的作用机制(原创)
1、作用于胰腺的磺酰脲类、格列奈类胰岛素促泌剂,激活胰岛β细胞释放胰岛素。因其疗效和价格优势,是联合用药的首选。适用轻、中度2型糖尿病患者,胰岛β细胞有一定的分泌胰岛素功能,并且无严重的并发症。
代表药物:格列本脲(第二代,1969年上市)、格列吡嗪(第二代,1984年上市)、格列美脲(第三代,1996年上市)、瑞格列奈(1998年上市)、那格列奈(1999年上市)。
2、胰高血糖素样肽-1(GLP-1)类似物,作用于体内多个部位,是功能全面的新型糖尿病药物之一,有减轻体重和减少低血糖风险等多种作用。适用于单用二甲双胍、磺酰脲类,以及二甲双胍合用磺酰脲类,血糖仍控制不佳的患者。但严重肾功能不全和胰腺炎患者不适用。缺点是需要注射给药。
代表药物:艾塞那肽(2009年上市,国内已上市)、利拉鲁肽(2009年上市,国内已上市)、利司那肽(2013年上市)、阿必鲁肽(2014年上市)、度拉糖肽(2014年上市)。
3、二肽基肽酶4(DPP4)抑制剂,抑制肠降血糖素的降解来提高内源性GLP-1和GIP的水平,促进胰岛β细胞释放胰岛素,同时抑制胰岛α细胞分泌胰高血糖素,不易诱发低血糖和增加体重。在中重度肾损伤患者中具有良好的耐受性与安全性。
代表药物:西格列汀(2006年上市)、维格列汀(2007年上市)、沙格列汀(2009年上市)、阿格列汀(2010年上市)、利格列汀(2011年上市),这几个新药均已在国内上市,可供中国患者使用。
4、作用于肠道的葡萄糖苷酶抑制剂,不依赖机体的胰岛素分泌,通过减慢肠道内淀粉类食物分解为葡萄糖来降低血糖。适合以米,面等为主食的亚洲人群,用来降低餐后高血糖,适用单用二甲双胍或磺脲类药物控制不佳的患者。
代表药物:阿卡波糖(1984年上市)、伏格列波糖(1994年上市)、米格列醇(1997年上市)。
5、作用于肾脏的钠-葡萄糖协同转运蛋白(SGLT2)抑制剂,作用独特,不依赖机体的胰岛素分泌,通过抑制肾小管对葡萄糖的重吸收、增加尿糖排泄来降低血糖,而且还有减轻体重及降压、降脂作用,是最新型的口服糖尿病药物。主要的副作用是容易引起轻、中度尿路感染和生殖道感染。
代表药物:达格列净(2012年上市,2017年国内上市)、卡格列净(2013年上市)、依格列净/艾帕列净(2014年上市)、托格列净(2014年上市)、鲁格列净(2014年上市)、恩格列净(2014年上市,首个获批能降低心血管死亡的降糖药,2017年国内上市)。
•还有哪些新招有望治愈糖尿病?
现有药物降糖和生活方式干预可以做到控制糖尿病,但仍然无法治愈和逆转糖尿病。不过,大量新药和新技术正在研究中,比如:开发作用于脑、肠道等新靶标的药物,开发长效或复方药物,实现个体化的靶向治疗。利用干细胞技术、仿生胰岛移植和基因治疗技术恢复胰岛细胞的功能和再生,延缓糖尿病进展或治愈糖尿病。采用药物+食疗的配合方案逆转糖尿病。
正在开发的其它降糖药包括:胰高血糖素受体拮抗剂、成纤维细胞生长因子类似物、脂肪细胞因子受体激动剂、细胞糖皮质激素抑制剂、选择性过氧化物酶体增生物激活受体(PPAR)调节剂和葡萄糖激酶激活剂等。
随着科技的不断进步,人类最终彻底治愈糖尿病不是梦!
参考文献:
[1]国际糖尿病联盟(IDF)糖尿病概览,第七版,2015. http://www.diabetesatlas.org.
[2]WHO, IDF, Definition and diagnosis of diabetes mellitus and intermediate hyperglycaemia. 2006
[3]Differences Between Type 1 and Type 2,http://www.diabetes.co.uk
[4]N. Holman, B.Young, R.Gadsby, Current prevalence of type 1 and type 2 diabetes in adults and children in the UK. Diabet. Med. 2015, 32: 1119–1120.
[5]吃货的生物学修养:脂肪、糖和代谢病的科学传奇,王立铭著作,清华大学出版社出版。
[6]L. Juillerat-Jeanneret, Dipeptidyl peptidase IV and its inhibitors: therapeutics for type 2 diabetes and what else? J. Med. Chem. 2014, 27:2197–2212.
[7]S Chatterjee, K Khunti, M Davies, Type 2 diabetes, Lancet, 2017, 389:2239-51.






